Інсулінорезистентність: симптоми, причини та роль дієти у відновленні метаболізму
Інсулінорезистентність — це стан, за якого клітини м’язів, жирової тканини та печінки гірше реагують на інсулін. Простими словами: підшлункова залоза виробляє гормон, але тканини «чують» його не так ефективно, як потрібно. У результаті організм змушений виробляти більше інсуліну, а з часом це може сприяти набору ваги, підвищенню глюкози в крові та переходу до переддіабету або діабету 2 типу.

Важливо розуміти: інсулінорезистентність не завжди дає яскраві симптоми. Часто людина роками живе з гіперінсулінемією, не підозрюючи про проблему, поки не з’являються абдомінальний жир, порушення вуглеводного обміну або зміни в аналізах. Саме тому інсулінорезистентність дієта, фізична активність і контроль маси тіла мають значення ще до розвитку діабету.
Самодіагностика та самолікування можуть бути небезпечними. При виявленні симптомів обов'язково зверніться до ендокринолога для призначення відповідної терапії.
Як розпізнати проблему: основні ознаки та діагностика
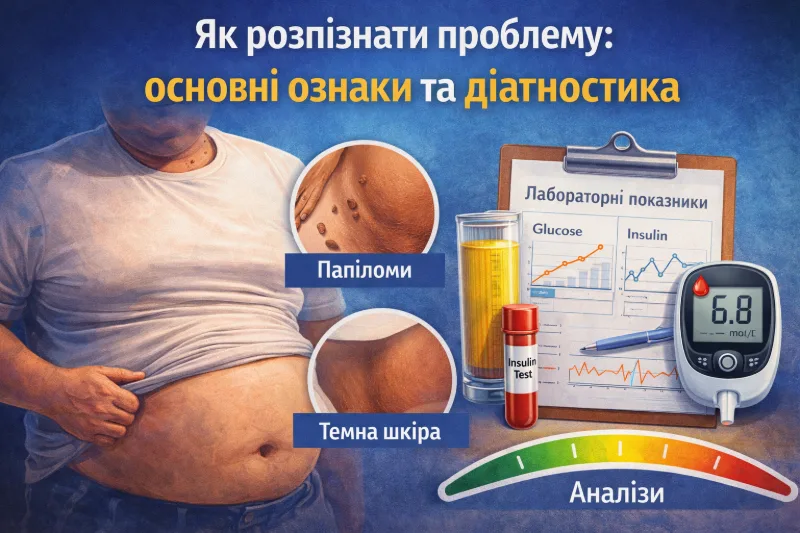
Більшість людей не відчувають інсулінорезистентність як окрему хворобу. Але є зовнішні та лабораторні сигнали, які можуть підказати, що метаболізм уже працює з перевантаженням.
Зовнішні симптоми
До непрямих ознак належать:
- збільшення окружності талії та переважно абдомінальний жир;
- потемніння і потовщення шкіри в ділянці шиї, пахв або паху — акантоз;
- множинні м’які папіломи або skin tags;
- схильність до швидкого набору ваги, особливо на тлі малорухомості.
Ці прояви не доводять діагноз самі по собі, але є підставою перевірити глюкозу в крові, ліпідний профіль та інші метаболічні показники.
Лабораторні показники: індекс HOMA, рівень глюкози та інсуліну натщесерце
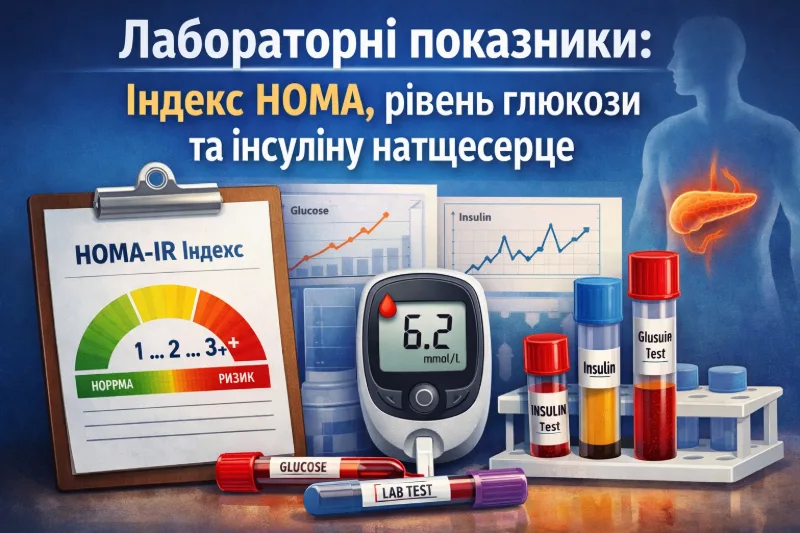
Для переддіабету і ризику діабету міжнародні рекомендації спираються насамперед на A1C, глюкозу натще та, за потреби, оральний глюкозотолерантний тест. NIDDK прямо зазначає, що окремий тест на інсулінорезистентність у рутинній практиці часто не використовується і більше потрібен для досліджень.
Індекс HOMA-IR лікар може застосовувати як додатковий орієнтир, але універсальної «норми для всіх» немає. У практиці часто згадують межі близько 2–2,5, проте інтерпретувати HOMA потрібно разом із глюкозою натще, інсуліном, окружністю талії та загальною клінічною картиною. Якщо говорити про переддіабет, то ADA/NIDDK орієнтуються на A1C 5,7–6,4%, глюкозу натще 100–125 мг/дл або 2-годинний OGTT 140–199 мг/дл.
Чому виникає інсулінорезистентність?
Основні драйвери добре відомі: надлишок калорій, малорухомий спосіб життя, великий відсоток вісцерального жиру, хронічний недосип і регулярне переїдання ультраобробленими продуктами. Часті перекуси самі по собі не «викликають» ІР автоматично, але постійне надходження швидких вуглеводів і перекуси без відчуття голоду можуть підтримувати надлишковий енергетичний баланс і гіперінсулінемію.
Стратегія харчування при ІР: основа лікування
Найкраща тактика — не екстремальні схеми, а стабільний збалансований раціон. ADA вказує, що для людей із переддіабетом і діабетом можуть підходити різні моделі харчування, зокрема середземноморський, рослинно-орієнтований і lower-carbohydrate підхід, якщо він збалансований і реалістичний для конкретної людини.
Чому важливі тривалі паузи між прийомами їжі

Мова не про «голодування на воді», а про припинення безперервного під’їдання. Коли прийоми їжі більш структуровані, легше контролювати загальну калорійність, уникати піків глюкози та зменшувати хаотичні інсулінові відгуки. Для більшості людей це означає 3 основні прийоми їжі та перекуси лише за реальною потребою, а не «бо щось захотілося». Це особливо важливо при харчування при переддіабеті.
Продукти з низьким глікемічним та інсуліновим індексом

У реальному житті краще орієнтуватися не лише на цифру індексу, а на весь продукт. Базу раціону варто будувати навколо овочів, бобових, цільних круп, ягід, білкових продуктів і корисних жирів. Низький глікемічний ефект зазвичай мають більш клітковинні моделі харчування — зокрема ті, що включають резистентний крохмаль.
Список продуктів-антагоністів
- Підвищують інсулін різкіше: солодкі напої, випічка з білого борошна, часті десерти, великі порції білого рису, солодкі пластівці.
- Допомагають стабілізувати: бобові, овочі, несолодкий йогурт, яйця, риба, вівсянка грубого помелу, гречка, ягоди, горіхи, насіння.
Роль клітковини та корисних жирів
Клітковина уповільнює всмоктування цукру та допомагає краще контролювати ситість. Корисні жири, зокрема джерела омега-3, не «лікують» ІР окремо, але можуть покращувати якість раціону, зменшувати запальні метаболічні сигнали й допомагати утримувати стабільніший апетит. На практиці це означає просте правило: овочі мають бути в більшості прийомів їжі, а жир — не випадковим, а якісним.
Фізична активність як «ліки» для рецепторів
Фізичне навантаження — один із найсильніших немедикаментозних інструментів. Регулярна активність підвищує чутливість тканин до інсуліну, а поєднання силових і кардіо тренувань працює краще, ніж повна відсутність руху. ADA зазначає, що щонайменше 150 хвилин помірної активності на тиждень уже знижують ризик діабету, а втрата 5–7% маси тіла при переддіабеті реально зменшує ймовірність його прогресування.
Хороша новина в тому, що інсулінорезистентність — не вирок. У багатьох людей вона добре піддається корекції через зниження ваги, нормалізацію сну, продумане харчування і регулярну фізичну активність. Тому як знизити інсулін — це не про жорсткі заборони, а про системні кроки, які покращують метаболізм щодня.
Останні статті
Дефіцит кальцію: приховані симптоми та як обрати форму, що зміцнить кістки, а не судини
Кальцій — це не лише про міцні зуби. Він потрібен для скорочення м’язів, передачі нервового імпульсу, роботи серця, вивільнення гормонів і нормального згортання крові. С…

Чому болять та «ломлять» суглоби: повний гід по відновленню: від колагену до МСМ
Дискомфорт у суглобах давно перестав бути темою лише старшого віку. Біль у колінах, скутість пальців, «ломота» після навантаження або вночі можуть турбувати і в 30–40 ро…

Холін та жирова хвороба печінки: чому без вітаміну В4 неможливо налагодити метаболізм
Печінку часто називають головним «детокс-заводом» організму, але для лікаря точніше інше формулювання: це центральний метаболічний хаб. Саме тут вирішується, що буде з ж…

Погіршення пам’яті: які дефіцити та стани варто перевірити в першу чергу
Проблеми з пам’яттю часто списують на втому, стрес або вік. Частково це правда: неуважність, перевантаження, поганий сон і хронічна тривога дійсно можуть впливати на кон…

Інозитол при СПКЯ: як обрати правильну форму та коли добавка справді має сенс
Інозитол став однією з найобговорюваніших добавок у темі СПКЯ не випадково. Його часто згадують у контексті овуляції, інсулінорезистентності, тяги до солодкого та трудно…

Холін та жирова хвороба печінки: чому без вітаміну В4 неможливо налагодити метаболізм
Печінка — це не лише умовний «детокс-завод», а центральний метаболічний хаб. Вона керує обміном жирів, вуглеводів, синтезом жовчі, роботою з тригліцеридами та багатьма г…